© 2020- Tutti i diritti riservati
TIPI DI TRATTAMENTO
- Plantari su misura e confezionati con materiali moderni solo nei casi di piccole deformità e se è presente la metatarsalgia; separatore tra I e II dito in gel/silicone nelle piccole deformità asintomatiche per rallentare la progressione
- Il trattamento dell’ Alluce Valgo è Chirurgico mirante alla correzione della deformità. Numerose sono le tecniche chirurgiche oggi a disposizione che consentono un carico immediato post-operatorio con appoggio sul retropiede. L’anestesia è locale o locoregionale, l’intervento è in day-hospital ed il dolore post-operatorio è minimo o quasi assente. L’intervento è indicato nelle forme sintomatiche e anche nelle deformità gravi asintomatiche per poter calzare agevolmente le scarpe; non è generalmente indicata la correzione di deformità non gravi e asintomatiche quando la richiesta è dettata solo da motivi estetici soprattutto nelle pz sotto i 40 anni
- Personalmente utilizzo tecniche chirurgiche con accesso mini-invasivo o percutaneo con strumentari dedicati. Di norma mezzi di sintesi riassorbibili e non metallici. Cicatrici chirurgiche estetiche.
- Qualsiasi tecnica chirurgica utilizzata per correggere una deformità prevede l’esecuzione di un’ osteotomia, cioè un taglio nell’osso quindi non esiste il trattamento con il “laser” o con l’ “artroscopia” come qualche chirurgo vorrebbe far credere
- Il rischio di recidiva dell’alluce valgo purtroppo esiste ed i dati riportati in letteratura scientifica parlano di una percentuale che raggiunge il 16% di possibilità
Deformità avampiede
- L’ Alluce Valgo (AV) è una patologia a carattere evolutivo caratterizzata da un’insufficienza capsulo-legamentosa dell I MT-F che porta alla deviazione all’esterno e alla pronazione dell’alluce. È molto più frequente nelle donne, soprattutto sopra i 40 anni di età, in infanzia e adolescenza è presente in pz con lassita’ costituzionale. Nella sua patogenesi giocano un ruolo importante la componente genetica ed il tipo di calzature utilizzate (tacco alto e punta stretta). Con il progredire della patologia la superficie interna della testa del I MT si ipertrofizza e questa esostosi secondaria, detta volgarmente “patata/cipolla”, può causare una borsite reattiva che peggiora ulteriormente il dolore. Il carico si sposta sulla parte centrale del piede causando la cosiddetta metatarsalgia da trasferimento del carico
Clinicamente sono presenti una deformità più o meno grave, dolore più o meno intenso, edema, spesso si associa il II dito a martello ed una metatarsalgia con ipercheratosi plantare in corrispondenza delle teste metatarsali.
La diagnosi è clinica mediqnte una visita accurata, e radiologica mediante esecuzione di RX sotto carico in specifiche proiezioni che mirano a valutare l’angolo di valgismo dell’alluce (che normale non supera i 15°), l’angolo intermetatarsale (che normalmente non supera i 9°) e il P.A.S.A. (Proximal Articular Set Angle, normalmente 0°-8°)
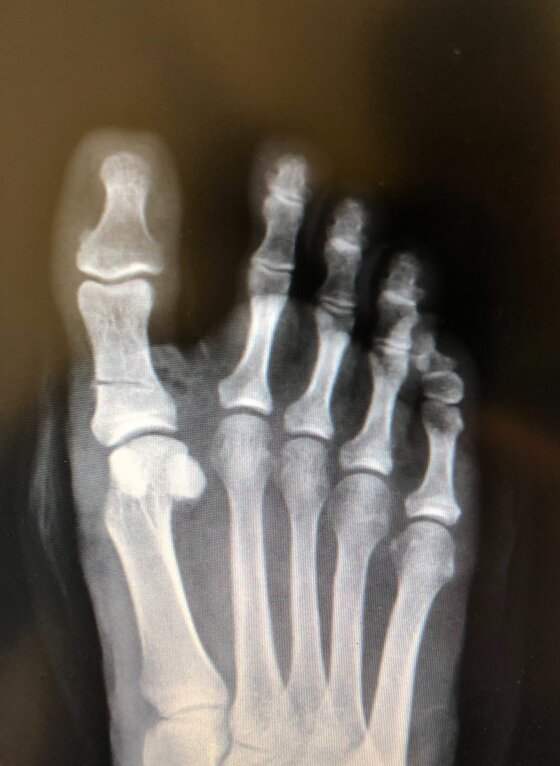
Radiografia post-operatoria in AP di intervento di Correzione di Alluce Valgo con tecnica mini-invasiva senza utilizzo di mezzi di sintesimetallici. Per l’osteotomia di correzione del I MT ho utilizzato un pin riassorbibile che quindi non è visulizzabile alla radiografia, mentre per l’osteotomia della prima falange del primo dito non ho utilizzato alcun mezzo di sintesi
Altre deformità avampiede
- Le dita a martello o ad artiglio sono una deformità causata da un lato da uno squilibrio tra i muscoli estensori, flessori ed intrinseci, dall’altro da una lassita’ capsulo-legamentosa delle articolazioni MT-F ed IF che si instaura generalmente dopo la menopausa. Il secondo dito è quello più frequentemente interessato, la deformità può essere isolata o associata ad alluce valgo
Clinicamente dorsalmente sull’articolazione IFP o IFD si forma una callosità dolorosa e si sub-lussa dorsalmente la falange prossimale rispetto alla testa metatarsale causando metatarsalgia e difficoltà nell’indossare le scarpe.
La diagnosi è clinica e radiografica.
Il trattamento può essere conservativo nelle deformità non gravi con utilizzo di plantari per la metatarsalgia o protezioni morbide sulle callosità. Il trattamento definitivo è quellochirurgico con correzione della deformità mediante artrodesi (fusione) della IFP (dito a martello) o IFD (dito ad artiglio).
- Il V dito varo (o Taylor’s Bunion) è una patologia sovrapponibile all’alluce valgo per ciò che concerne patogenesi, quadro clinico e tipo di trattamento. La differenza è che in questo caso l’insufficienza capsulo-legamentosa è a carico della V MT-F con deviazione all’interno del V dito ed esostosi sulla superficie esterna della testa del V MT
TIPI DI TRATTTAMENTO
Alluce Rigido (o artrosi della I MT-F)
- Farmaci anti-infiammatori, crioterapia locale (controllo del dolore e dell’infiammazione)
- Infiltrazione intra-articolare con acido ialuronico (terapia di mantenimento)
- Terapia fisica e riabilitazione (controllo del dolore e dell’infiammazione, limitazione rigidità articolare)
- Intervento chirurgico di Pulizia Articolare o Cheilectomia nei casi lievi-moderati (intervento da poter effettuare in artroscopia o con accesso mini-invasivo)
- Intervento chirurgico di Osteotomia con pulizia articolare nei casi moderati
- Intervento chirurgico di Protesi di rivestimento testa I MT nei casi di grave artrosi che interessa solo la testa metatarsale
- Intervento chirurgico di Protesi I MT-F o Artodesi (fusione) I MT-F nei casi di grave artrosi diffusa a tutta l’articolazione con deformazione
- L’ Alluce Rigido (AR) è una patologia degenerativa articolare a carattere evolutivo, che origina dalla cartilagine articolare che tende ad assottigliarsi e a perdere le proprie caratteristiche biomeccaniche, e con il tempo coinvolge le altre componenti dell’articolazione. Nelle fasi avanzate della patologia l’osso diventa progressivamente più denso (sclerotico), spesso si formano gli osteofiti e calcificazioni periarticolari e cavità cistiche (geodi) nell’ osso sub-condrale. L’ esposizione dell’osso sub-condrale e delle terminazioni nervose sensitive sono responsabili del dolore e dei rumori di scroscio nei movimenti articolari. Il rimaneggiamento osseo può comportare una progressiva deformità per alterazione dei rapporti articolari , oltre che limitazione del movimento ed atteggiamenti viziosi dell’articolazione.
Clinicamente il sintomo principale è il dolore che saltuario nelle fasi iniziali diventa sempre più frequente ed intenso fino ad essere continuo e anche notturno e può accompagnarsi ad una zoppia di fuga durante la deambulazione. Sono presenti la limitazione funzionale con la riduzione della mobilità articolare e la rigidità articolare. È presente un aumento di volume dell’ articolazione e nelle fasi avanzate sviluppo di deformità articolare.
La diagnosi viene posta mediante una visita accurata e si avvale principalmente dell’esame radiografico da effettuare sotto carico ed in comparativa con il piede controlaterale. A giudizio dell’ ortopedico può essere utile un esame RMN per approfondimento diagnostico.
Neuroma di Morton
- Patologia dell’avampiede che consiste in un aumento di volume che interessa il nervo interdigitale causato da uno stimolo irritativo cronico dovuto ad un’alterata biomeccanica dell’avampiede, in particolare il nervo viene ad essere interessato in corrispondenza della regione compresa tra le teste metatarsali ed il legamento intermetatarsale di solito tra il terzo e quarto spazio intermetatarsale
Clinicamente il neuroma provoca dolore e parestesie irradiate dallo spazio intermetatarsale alle due dita adiacenti soprattutto durante il cammino ma spesso anche a riposo. La compressione del neuroma causa il tipico dolore descritto dai pz come una “scossaelettrica” tra le dita e spesso i pz riferiscono della necessità di togliere le calzatura e massaggiare il piede.
La diagnosi viene posta con una visita accurata e l’esecuzione di tests specifici che consentono di porre una diagnosi differenziale con una metatarsalgia da sovraccarico dei metatarsi. Dal punto di vista strumentale ci si avvale di un esame radiografico sotto carico dei piedi, di un esame ecografico mirato o di una RMN ad alta risoluzione.
Il trattamento non chirurgico si avvale di terapia infiltrativa con un cortisonico e di sclero-embolizzazione sotto guida ecografica con anestetico e alcool. Negli ultimi tempi si sta utilizzando con buoni risultati la Radiofrequenza sotto guida ecografica che mira a desensibilizzare il neuroma attraverso tre trattamenti ripetibili nel tempo.
Il trattamento chirurgico si attua nei casi con grave sintomatologia e consiste nell’asportazione del neuroma con accesso mini-invasivo ed anestesia locale e/o locoregionale, intervento in day-hospital e che prevede un carico immediato post-operatorio con scarpa apposita.
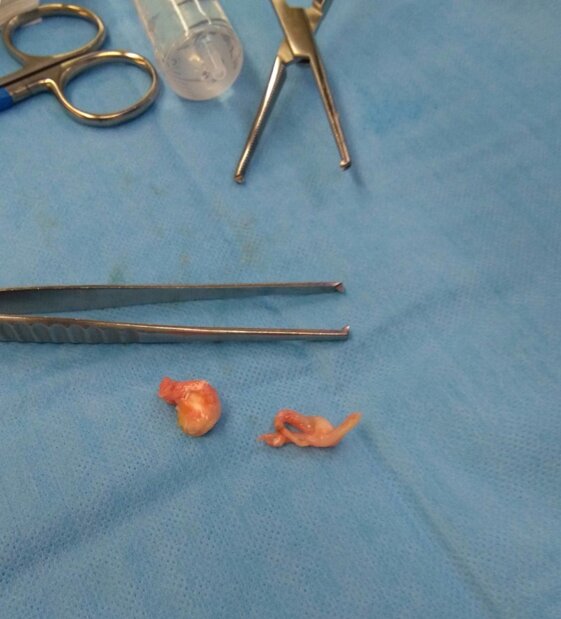
Nella foto voluminoso Neuroma di Morton asportato con intervento chirurgico con accessomini-invasivo in pz che aveva provato senza risultati sia infiltrazioni con cortisonico sia le radiofrequenze
Tipi di trattamento
- Riposo, crioterapia locale, utilizzo di scarpe idonee (fasi iniziali)
- Utilizzo di plantari con rialzo e scarico calcaneare (fasi iniziali)
- Terapia fisica (controllo del dolore e dell’infiammazione, fare attenzione alle onde d’urto per i possibili effetti collaterali sull’osso circostante)
- Riabilitazione (utili lo stretching ed il massaggio della fascia plantare, ed il recupero muscolare del tricipite serale)
- Infiltrazione con un cortisonico
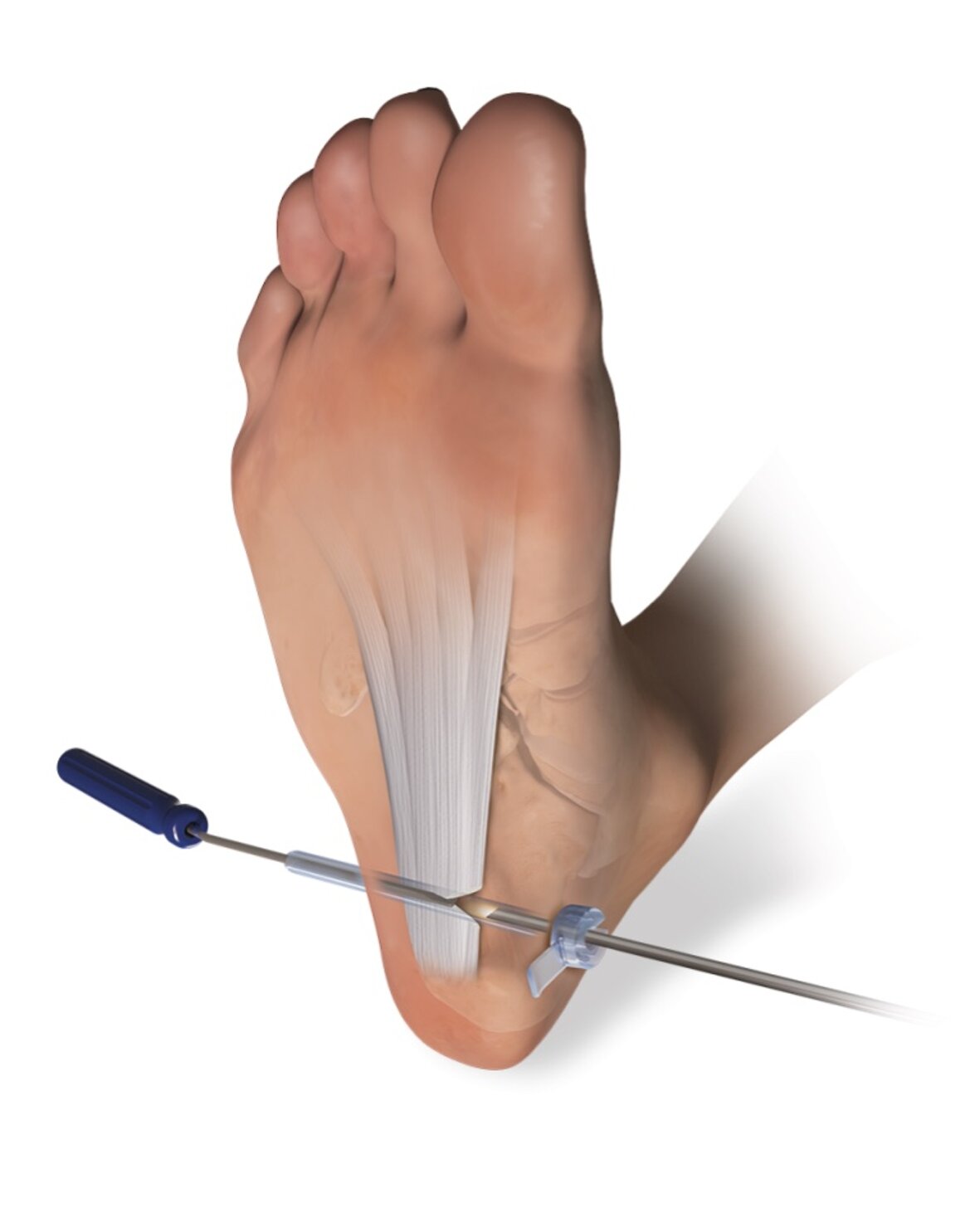
- Intervento chirurgico riservato ai casi refrattari ad altre terapie, con sintomatologia grave e diventati cronici. Personalmente utilizzo una moderna tecnica endoscopica, mini-invasiva e che consente un recupero rapido ed efficace post-operatorio. L’intervento è eseguito in anestesia locale o loco-regionale, in day-hospital e viene concesso immediatamente il carico post-operatorio con l’utilizzo di due bastoni canadesi per 14 giorni (Intervento chirurgico di Release endoscopico della fascia plantare )
Fascite plantare (“tallonite”)
- La fascia plantare è una robusta struttura aponeurotica, importante sostegno della volta longitudinale del piede ed esplica un’azione dinamica durante il passo ed inoltre consente un assorbimento ottimale delle sollecitazioni meccaniche nella fase di appoggio calcaneare. La fascite plantare, erroneamente chiamata “spina calcaneare”, è un’alterazione flogistico-degenerativa su base microtraumatica della giunzione osteo-tendine della fascia plantare e può o meno associarsi ad una calciossificazione a livello della sua inserzione sulla tuberosita’ calcaneare (spina calcaneare). In caso di grave degenerazione e continua infiammazione, la fascia può andare incontro a rotture più o meno estese
Clinicamente il dolore è generalmente più acuto al mattino e all’inizio della deambulazione, tende ad attenuarsi nelle ore successive e ritorna a fine giornata. Il dolore è generalmente plantare su inserzione calcaneare fascia, ma quando la patologia cronicizza può irradiarsi anche su regione calcaneare mediale.
La diagnosi viene posta con una visita accurata e con l’ausilio di una radiografia in laterale sotto carico e di una RMN ad alta risoluzione.
Piede piatto del bambino e dell’adulto, piede cavo
- Il Piede Piatto è un’alterazione dell’arco longitudinale è trasversale del piede che determina un’impronta plantare aumentata sul terreno. Nel piede piatto lasso infantile la testa dell’astragalo tende a deviare plantarmente e medialmente, mentre lo scafoide si sposta lateralmente ed il calcagno si pone in una posizione di esagerato valgismo a livello dell’articolazione sotto-astragalica. Il piattismo della volta longitudinale del piede può provocare una facile deformabilità della calzatura e spesso si associa al ginocchio valgo ed è familiare
Clinicamente generalmente non è presente sintomatologia. Il dolore può comparire soprattuto nei soggetti obesi. I genitori di solito portano il bambino a visita avendo rilevato uno ”strano” modo di camminare o un consumo asimmetrico della suola delle scarpe.
La diagnosi viene posta mediante una visita e l’ausilio di un esame radiografico sotto carico che in laterale mostra un aumento dell’angolo di Costa-Bertani (normalmente di circa 120*). In aggiunta ci si può avvalere di un podoscopio o di un esame baropodometrico.
Il trattamento di norma prevede il controllo periodico nelle forme asintomatiche per l’altissima peecentuale di correzioni spontaneee che si verificano con la crescita. Può essere applicato un plantare su misura in appositi materiali per sostenere passivamente (quindi non curare) la volta plantare insufficiente. L’intervento chirurgicodi artrorisi della sotto-astragalica è riservato ai casi di piede piatto grave doloroso, generalmente tra gli 8-9 ed i 12-13 anni di età. Consiste nell’applicazione di una vita mediante accesso mini-invasivo ed in anestesia locale o loco-regionale. La vite si opporrà alla pronazione del calcagno facendo risalire la volta plantare e correggendo così la posizione del piede.
- Il piede piatto dell’adulto è generalmente l’esito di un piede piatto infantile non trattato,nel quale si vanno ad aggiungere sia la componente artrosica e sia l’insufficienza del tendine tibiale posteriore (TTP)
Clinicamente il dolore è quasi sempre presente ed è diffuso a tutto il mesopiede, soprattutto
regione mediale, ed alla caviglia sopratutto lungo il decorso del TTP. Spesso è presente edema più o meno diffuso e si associano deformità più o meno marcate dell’avampiede.
La diagnosi è clinica e radiografica. Durante la visita vengono prescritte oltre le comuni radiografie sotto carico delle caviglie e dei piedi, anche delle proiezioni particolari e spesso ci si avvale della RMN e della TAC nelle forme gravi per meglio studiare Il bone stock (osso a disposizione del chirurgo) e l’approccio chirurgico.
Il trattamento non chirurgico prevede la terapia fisica e la crioterapia locale per il controllo del dolore e dell’infiammazione, l’utilizzo di plantari su misura in materiali appositi per sostenere passivamente la volta plantare insufficiente.
Il trattamento chirurgico può essere più o meno invasivo il base alla gravità del quadro clinico. Intervento meno invasivo è l’artrorisi della sotto-astragalica associata ad un ritensionamento del TTP. Interventi più invasivi prevedono varie di osteotomie ed artrodesi (duplice o triplice).
- Il piede cavo è caratterizzato da uno squilibrio tra i muscoli estrinseci ed intrinseci del piede quando questi ultimi si indeboliscono. Può essere associato a numerose malattie neuro-muscolari (poliomielite, Charcot-Marie-Tooth). La volta longitudinale del piede è più accentuata ed il suo profilo non si normalizza neanche con il carico con presenza di aumento delle concentrazioni pressorie su calcagno e teste metatarsali. Tutte le dita del piede con il tempo tendono a deformarsi ad artiglio e l’aponeurosi plantare si retrae. Clinicamente sono presenti dolore e frequenti distorsioni. Il trattamento prevede l’utilizzo di appositi plantari e nei casi più severi un intervento chirurgico di osteotomie correttive e trasposizioni tendinee
Tendinopatia Achilleo non inserzionale ed inserzionale (Sindrome di Haglund)
Il tendine d’Achille è il tendine più lungo e soggetto alle maggiori forze del nostro corpo. Il suo ruolo principale nel passo è durante la fase di spinta in cui il calcagno si solleva da terra.
Distinguiamo due tipi di tendinopatia achillea:
- Tendinopatia non inserzionale che si sviluppa a circa 2-3 cm dalla sua inserzione calcaneare ossia nella regione anatomica più lontana dal supporto vascolare e di nutrizione del tendine. Il tendine subisce un’alterazione della sua forma che diventa “a clessidra” ed aumenta di volume. Questa patologia comporta il rischio di Rottura del tendine d’Achille. Colpisce generalmente pazienti dai 40 anni in su
Clinicamente il dolore almeno inizialmente non è costante, ma con il progredire dell’infiammazione aumenta di intensità. Spesso si associa un edema.
Una diagnosi precoce è molto importante per prevenire il rischio di rottura del tendine, viene posta con una visita accurata e si avvale di un esame radiografico sotto carico in laterale e di una RMN ad alta risoluzione
TIPI DI TRATTAMENTO
- Terapie fisiche (ridurre l’infiammazione locale e stimolare il microcircolo), crioterapia locale, riabilitazione (incrementare l’elasticità tendinea con lo stretching)
- Medicina Rigenerativa e cioè infiltrazioni con PRP, aspirato midollare, cellule mesenchimali prelevate da tessuto adiposo, terapie cellulari con monociti. Ha come obiettivo il controllo dei sintomi e la riduzione del rischio di rottura del tendine dando uno stimolo rigenerativo (utilizzo nelle tendinopatie non inserzionali, in particolare utilizzo della frazione stromale del tessuto adiposo come fonte di cellule multipotenti)
- Intervento chirurgico di tenolisi e scarificazione del tendine con accesso mini-invasivo che può essere associato alla medicina rigenerativa. In casi più gravi si può effettuare una trasposizione tendinea di rinforzo del tendine d’Achille (nelle tendinopatie non inserzionali)
- Intervento chirurgico di osteotomia della deformità di Haglund, asportazione delle calcificazioni eventualmente presenti, tenolisi achilleo e asportazione borsite retrocalcaneare (nelle tendinopatie inserzionali, con accesso mini-invasivo o per via endoscopica in base al grado di gravità e al quadro clinico-radiologico)
- Tendinopatia inserzionale (che interessa la zona dove il tendine si inserisce sul calcagno), facente parte della Sindrome di Haglund patologia della grossa tuberosita’ calcaneare caratterizzata inoltre da borsite retrocalcaneare e prominenza dell’angolo calcaneare superiore (deformità di Haglund) cioè una porzione in eccesso di calcagno, la classica esostosi retroachillea, che causa l’attrito con il tendine. Inoltre sono spesso presenti calcificazioni intratendinee. Sono più soggetti quei pz che fanno sport da durata o che utilizzano stivali o calzature che aumentano l’attrito posteriore
Clinicamente il sintomo principale è il dolore, appare spesso evidente una sorta di “gobba” posteriore che aumenta i volumi e l’attrito.
La diagnosi viene posta anche in questo caso con una visita accurata e con l’ausilio di una radiografia sotto carico in laterale ed una RMN ad alta risoluzione.
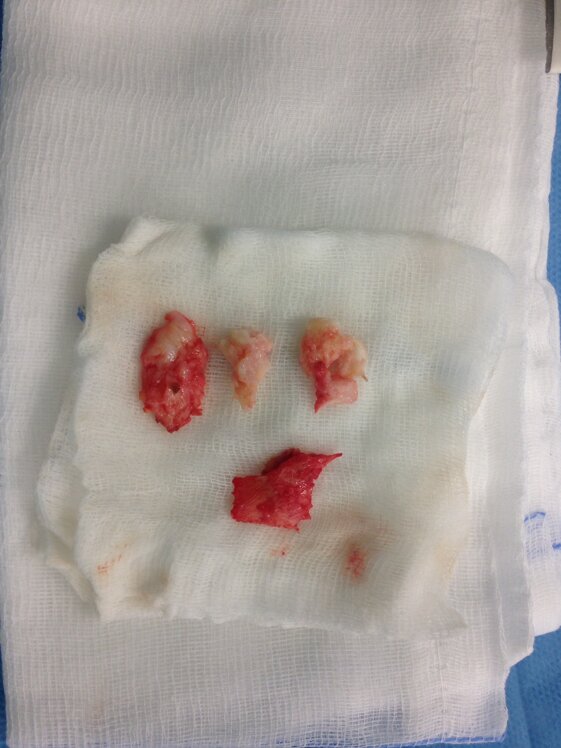
Nella foto voluminose calcificazioni asportate con intervento chirurgico con accesso mini-invasivo in pz con grave tendinopatia inserzionale Achilleo e deformità di Haglund. Data la grandezza delle calcificazioni si è resa necessaria una sutura di rinforzo del tendine d’Achille
Cisti del piede
- Sono neoformazioni che rappresentano erniazioni della membrana sinoviale di un articolazione (cisti articolari, per esempio l’articolazione I MT-F) o possono originare dalla guaina tendinea per esempio degli estensori in regione dorsale. Si formano per microtraumi ripetuti e la loro dimensione aumenta e diminuisce in relazioni agli sforzi ed al sovraccarico apportato
Clinicamente di solito è presente dolore quando sono piccole o quando aumentano di volume e nella deambulazione prolungata o nell’attività sportiva.
La diagnosi è clinica e si avvale di un esame ecografico o di una RMN per meglio studiare le caratterische della neoformazione.
Il trattamento consiste nel riposo funzionale e nella crioterapia locale. Le terapie fisiche possono essere utili. L’intervento chirurgico di asportazione si effettua se è presente dolore o se la grandezza della cisti rende difficoltoso l’utilizzo delle calzature. È presente un rischio di recidiva.
© 2020- Tutti i diritti riservati